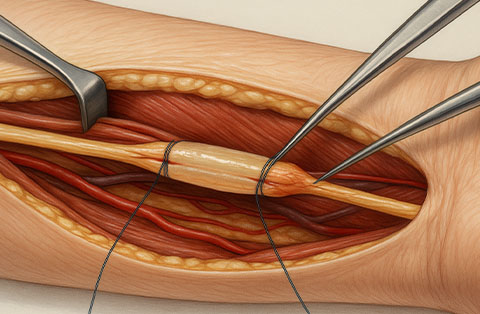
La greffe de nerf est une méthode chirurgicale visant à réparer des nerfs périphériques endommagés en comblant l’écart avec du tissu nerveux, prélevé sur votre propre corps ou provenant d’un donneur, afin d’aider à retrouver le mouvement ou la sensibilité.
Non traitées, les lésions nerveuses sévères peuvent conduire à une invalidité permanente, mais une reconstruction réalisée en temps opportun peut améliorer sensiblement la récupération.
Sur cette page, nous expliquons le fonctionnement des greffes de nerf, les patients éligibles, les différents types disponibles, le déroulement de l’intervention et à quoi s’attendre pendant la convalescence.
Qu’est-ce qu’une greffe de nerf ?
La greffe de nerf est une technique chirurgicale qui répare un nerf abîmé ou sectionné en comblant l’espace entre deux extrémités nerveuses avec un fragment de tissu nerveux. Ce tissu peut provenir du patient lui-même (autogreffe) ou d’un donneur (allogreffe). Le greffon sert d’échafaudage et guide les fibres nerveuses en régénération (axones) du moignon proximal vers l’extrémité distale, aidant à restaurer la fonction sensitive ou motrice.
La greffe est généralement utilisée lorsque :
- l’écart nerveux est trop grand pour une suture directe ;
- une réparation sans tension n’est pas possible ;
- la lésion implique une section complète ou une perte segmentaire.
Cette approche est le plus souvent utilisée pour les lésions des nerfs périphériques, telles que celles touchant les bras, les mains, les jambes ou le visage. La greffe permet aux axones régénérants de franchir l’écart et de se reconnecter à leurs tissus cibles, soutenant le rétablissement fonctionnel au fil du temps.
Comment fonctionne une greffe de nerf ?
Une greffe de nerf sert de pont à la fois physique et biologique entre les deux extrémités d’un nerf endommagé. Elle guide la repousse des axones depuis l’extrémité proximale (la plus proche de la moelle) du nerf lésé vers l’extrémité distale (la plus éloignée), où le nerf se connectait auparavant à des muscles ou des organes sensoriels.
Voici comment se déroule le processus :
- Prélèvement du greffon : pour une autogreffe, les chirurgiens prélèvent un fragment de tissu nerveux — souvent le nerf sural de la jambe — chez le patient. Pour une allogreffe, on utilise un tissu nerveux de donneur, traité pour éliminer les cellules susceptibles d’induire un rejet.
- Pontage de l’écart : le greffon est suturé entre les deux extrémités du nerf lésé. Son diamètre et son orientation doivent correspondre pour permettre une régénération adéquate.
- Régénération axonale : les axones provenant de l’extrémité saine croissent dans le greffon. Sa structure interne (tubules endoneuraux et matrice extracellulaire) les guide sur la bonne trajectoire.
- Réinnervation : lorsque les axones atteignent l’extrémité distale, ils poursuivent leur croissance vers la cible d’origine — par exemple un muscle ou un récepteur cutané. En cas de succès, la fonction nerveuse peut commencer à revenir.
Points importants à considérer :
- Le facteur temps est crucial : une réparation tardive réduit les chances de récupération significative.
- La distance compte : plus l’écart est long, plus la régénération est difficile.
- Le résultat fonctionnel dépend de : l’âge, l’état de santé, le site de la lésion et le type de nerf (moteur ou sensitif).
Les greffes ne restaurent pas la fonction instantanément. Les fibres nerveuses poussent en moyenne de 1–3 mm par jour ; la récupération peut donc prendre des mois, voire des années, selon le site de la lésion.
Comment la chirurgie de greffe restaure-t-elle la continuité du nerf périphérique ?
La greffe de nerf rétablit la continuité d’un nerf périphérique en comblant l’écart entre ses extrémités sectionnées. Le greffon guide les axones régénérants depuis le nerf sain vers le tissu cible et permet la reconnexion, soutenant le retour progressif de la fonction sensitive ou motrice selon le nerf concerné.
Qui est candidat à une greffe de nerf ?
Un patient peut être candidat à une greffe de nerf en cas de lésion d’un nerf périphérique impossible à réparer par suture directe en raison d’un écart entre les extrémités. Dans ces situations, la greffe fournit un échafaudage pour la régénération axonale. L’éligibilité dépend de plusieurs facteurs cliniques :
Candidats typiques :
- Patients avec section nerveuse complète lorsque la réparation sans tension est impossible ;
- personnes présentant une perte segmentaire après traumatisme, résection tumorale ou lésion chirurgicale ;
- patients ayant des névromes (cicatrices nerveuses douloureuses) nécessitant exérèse et reconstruction ;
- cas de lésion du plexus brachial, notamment lorsque le transfert nerveux direct n’est pas réalisable ;
- lésions du nerf facial, souvent en chirurgie reconstructrice ou oncologique.
Facteurs influençant l’éligibilité :
- Délai depuis la lésion : une intervention précoce améliore les résultats. Les lésions chroniques peuvent entraîner une atrophie musculaire irréversible.
- État de santé général : le patient doit être apte à la microchirurgie et à la cicatrisation.
- Type et fonction du nerf : la greffe réussit mieux sur des nerfs sensitifs ou mixtes que sur des nerfs purement moteurs sur de longues distances.
- Longueur de l’écart : les défauts plus importants peuvent nécessiter des allogreffes ou un transfert nerveux.
Les patients présentant des lésions nerveuses dues à un traumatisme pénétrant, une résection chirurgicale ou certaines compressions peuvent bénéficier d’une greffe si l’anatomie et le calendrier sont favorables. Dans les cas limites, l’imagerie avancée et la stimulation nerveuse per-opératoire aident à définir la meilleure stratégie.
Quels types de greffes de nerf existent ?
Plusieurs types de greffes sont utilisés pour réparer les lésions de nerfs périphériques. Le choix dépend de la taille de l’écart, du type de nerf atteint et de facteurs propres au patient. Chaque option présente des avantages et des limites en termes de disponibilité, de complexité opératoire et de résultats.
1. Autogreffe (greffe nerveuse autologue)
Type le plus courant. Les chirurgiens prélèvent un fragment de nerf du patient — typiquement le sural, le cutané antébrachial médial ou le grand auriculaire.
- Avantages : aucun risque de rejet immunitaire ; la structure naturelle favorise la croissance axonale.
- Limites : nécessite un second site opératoire ; entraîne une perte sensitive permanente dans la zone donneuse.
2. Allogreffe (greffe de nerf de donneur)
Utilise un tissu nerveux humain traité, tel que l’Avance® Nerve Graft. Les greffons sont décellularisés pour minimiser la réponse immunitaire.
- Avantages : pas de morbidité au site donneur ; disponible en diverses longueurs et diamètres.
- Limites : coût plus élevé ; efficacité possiblement réduite pour des lésions longues ou complexes.
3. Conduits nerveux synthétiques (tubes bio-ingéniérés)
Tubes artificiels en matériaux comme le collagène ou l’acide polyglycolique, guidant la régénération sur de courts écarts.
- Avantages : pas de tissu donneur requis ; moins invasifs.
- Limites : optimaux pour de petits écarts (< 3 cm) ; réussite limitée pour les nerfs moteurs.
4. Greffes nerveuses vascularisées
Transplantation de tissu nerveux avec son apport sanguin intact, utilisée pour des reconstructions complexes ou des champs opératoires cicatriciels.
- Avantages : meilleure cicatrisation dans des lits tissulaires compromis.
- Limites : techniquement exigeantes ; réservées à des cas spécialisés.
- 5. Conduits avec facteurs de croissance ou cellules souches (expérimental)
Certains greffons avancés incorporent des agents biologiques pour favoriser une régénération plus rapide ou plus complète.
Le choix du greffon dépend de la longueur de l’écart, de la fonction du nerf (sensitif vs moteur), du moment de l’intervention et de la nécessité de réduire la morbidité au site donneur.
Qu’est-ce que l’Avance® Nerve Graft et quand l’utilise-t-on ?
L’Avance® Nerve Graft est une allogreffe humaine traitée pour réparer les lésions des nerfs périphériques. Décellularisée pour réduire la réponse immunitaire tout en préservant la structure interne, elle est utilisée pour des écarts courts à modérés lorsque l’autogreffe n’est pas envisageable ou pour éviter les complications du site donneur. Elle est fréquemment utilisée en chirurgie de la main et du visage.
Comment se déroule une greffe de nerf ?
La greffe de nerf est une intervention microchirurgicale consistant à combler l’écart entre deux extrémités d’un nerf périphérique endommagé à l’aide d’un segment de tissu nerveux. L’objectif est de guider la repousse axonale à travers l’écart et de restaurer la fonction. Elle se pratique généralement sous anesthésie générale par des chirurgiens plasticiens, orthopédistes ou neurochirurgiens formés à la reconstruction des nerfs périphériques.
Vue d’ensemble étape par étape :
- Exposition chirurgicale du nerf lésé : le chirurgien identifie et expose le nerf par une incision, puis évalue soigneusement les extrémités proximale et distale.
- Parage (débridement) des extrémités nerveuses : le tissu abîmé ou cicatriciel est réséqué jusqu’aux faisceaux sains, afin d’assurer une jonction avec un tissu viable.
- Sélection et préparation du greffon :
- Autogreffe : prélèvement d’un nerf sensitif (p. ex. le nerf sural) au niveau de la jambe ou du bras du patient.
- Allogreffe : sélection d’un greffon de donneur pré-traité selon la taille et la longueur requises.
- Découpe du greffon pour combler l’écart sans tension.
- Coaptation microchirurgicale : sous microscope opératoire, le greffon est suturé aux deux extrémités avec des fils ultra-fins non résorbables. Une colle de fibrine peut renforcer la réparation.
- Alignement et orientation : un alignement précis des faisceaux est crucial pour la récupération. Si possible, les voies motrices et sensitives sont appariées.
- Fermeture et pansement : l’incision est refermée par plans. Une attelle ou un pansement immobilise le membre et protège la greffe.
Considérations opératoires :
- Une réparation sans tension est essentielle au succès.
- Le diamètre et la longueur du greffon doivent correspondre exactement au défaut.
- Une stimulation nerveuse per-opératoire peut aider à évaluer la viabilité.
La convalescence vise à protéger le site réparé, préserver l’amplitude articulaire et initier un programme de rééducation supervisé. Le succès dépend notamment de la distance de régénération axonale, de l’âge du patient et de la précocité de la réparation après la lésion.
Quelles sont les différences entre greffe de nerf et transfert nerveux ?
La greffe de nerf comble un écart avec un greffon qui guide la repousse axonale à travers la zone lésée. Le transfert nerveux redirige un nerf sain voisin pour réinnerver un muscle ou une zone cible. Les transferts agissent souvent plus rapidement et sont utilisés lorsque la greffe n’est pas adaptée à cause d’écarts longs ou d’un traitement tardif.
Combien de temps dure la récupération après une greffe de nerf ?
La récupération est progressive et dépend de la distance de régénération, du site de la lésion et de l’état général du patient. Un rétablissement complet peut prendre plusieurs mois à plus d’un an.
Calendrier clé de la récupération :
- Période post-opératoire immédiate (0–2 semaines) : cicatrisation et prévention des complications. Le membre opéré est souvent immobilisé.
- Phase de régénération précoce (2–12 semaines) : début de la régénération nerveuse. Les axones croissent depuis l’extrémité proximale à une vitesse de 1–3 mm/jour, selon l’âge et la santé.
- Phase de récupération fonctionnelle (3–12 mois ou plus) : quand les axones atteignent le nerf distal et les muscles ou récepteurs sensoriels cibles, une partie de la fonction revient. La récupération motrice est souvent plus lente que la sensitive.
Facteurs influençant la durée de récupération :
- Localisation de la lésion : les lésions proximales (plus proches de la moelle) demandent plus de temps que les lésions distales (plus proches de la main ou du pied).
- Type de nerf : les nerfs sensitifs récupèrent souvent plus vite que les nerfs moteurs.
- Longueur du greffon : plus il est long, plus les axones mettent de temps à atteindre la cible.
- Facteurs propres au patient : âge, santé métabolique, tabagisme et observance de la rééducation influencent la vitesse et la qualité du rétablissement.
Même avec un traitement optimal, tous les patients ne retrouvent pas entièrement force ou sensibilité. Cependant, une chirurgie précoce combinée à une rééducation structurée augmente les chances d’une récupération fonctionnelle significative.
Quelles thérapies et quel suivi aident la récupération après une chirurgie nerveuse ?
La récupération inclut kinésithérapie, ergothérapie et consultations régulières. Les objectifs sont de maintenir la mobilité articulaire, prévenir l’atrophie musculaire et rééduquer les fonctions motrices et sensitives. Stimulation électrique, appareillage (attelles) et rééducation sensitive peuvent également être utilisés. Un suivi régulier surveille la régénération et ajuste la prise en charge.
Foire aux questions
À quoi sert une greffe de nerf ?
Un greffon nerveux agit comme un pont entre les deux extrémités d’un nerf endommagé. Il guide les axones en régénération à travers le site de la lésion, aidant à rétablir la connexion avec les muscles ou la peau. Cela favorise le retour du mouvement ou de la sensibilité selon la fonction du nerf réparé.
Combien de temps faut-il pour récupérer après une greffe ?
La récupération prend généralement 6 à 12 mois, selon la localisation et la longueur de la lésion. Les nerfs se régénèrent d’environ 1 mm par jour ; de plus longues distances exigent davantage de temps. Le rétablissement complet peut dépasser un an, notamment pour les nerfs moteurs ou les lésions proximales.
Quel est le taux de réussite des greffes de nerf ?
Le taux de réussite varie selon le type, le site et le timing de la lésion. Les greffes de nerfs sensitifs atteignent environ 70–90 %, tandis que la récupération motrice est plus faible, souvent 50–70 %. Dans une étude portant sur 385 réparations nerveuses (nerfs sensitifs, mixtes et moteurs), environ 82 % ont obtenu une récupération fonctionnelle significative.
Une chirurgie précoce, une greffe courte et une rééducation adaptée améliorent les résultats. Le retour complet de la fonction n’est toutefois pas garanti dans tous les cas.
Qu’est-ce qu’une greffe nerveuse croisée faciale ?
La greffe nerveuse croisée faciale (cross-face) est une technique utilisée en reconstruction du nerf facial. Les chirurgiens prélèvent un greffon, généralement le nerf sural, et le connectent du côté sain du nerf facial vers le côté paralysé. Il conduit des axones moteurs à travers le visage, permettant la réanimation des muscles du côté atteint.
Quels sont les sites donneurs pour les greffes de nerf ?
Les sites donneurs les plus fréquents sont le nerf sural (jambe), le nerf cutané antébrachial médial (avant-bras) et le grand nerf auriculaire (cou). Ces nerfs sont généralement sensitifs, de sorte que leur prélèvement entraîne une perte fonctionnelle minimale. Le choix dépend de la longueur de greffon nécessaire, de l’accessibilité et de la réduction de la morbidité au site donneur.