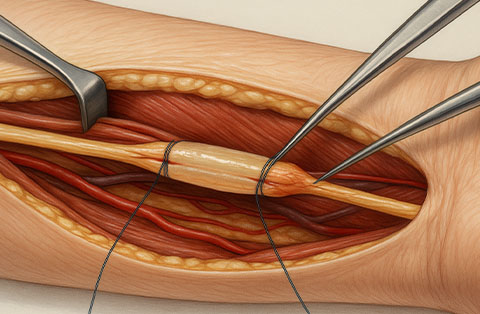
Ein Nervengraft ist ein chirurgisches Verfahren zur Reparatur geschädigter peripherer Nerven, bei dem der Defekt mit Nervengewebe aus dem eigenen Körper oder von einem Spender überbrückt wird, um verlorene Bewegung oder Sensibilität wiederherzustellen.
Unbehandelte schwere Nervenverletzungen können zu dauerhaften Behinderungen führen, doch eine rechtzeitige Rekonstruktion kann die Genesung deutlich verbessern.
Auf dieser Seite erklären wir, wie Nervengrafts funktionieren, für wen sie geeignet sind, welche Arten es gibt, wie die Operation abläuft und was Sie in der Erholungsphase erwartet.
Was ist ein Nervengraft?
Ein Nervengraft ist eine Technik, bei der ein beschädigter oder durchtrennter Nerv repariert wird, indem die Lücke zwischen beiden Nervenenden mit einem Stück Nervengewebe überbrückt wird. Dieses Gewebe kann aus dem eigenen Körper des Patienten (Autograft) oder von einem Spender (Allograft) stammen. Das Graft dient als Gerüst und leitet die sich regenerierenden Nervenfasern (Axone) vom proximalen Stumpf zum distalen Ende, um sensorische oder motorische Funktionen wiederherzustellen.
Nervengrafts werden typischerweise eingesetzt, wenn:
- die Nervenlücke zu groß ist, um sie direkt mit Nähten zu schließen.
- eine spannungsfreie Rekonstruktion nicht möglich ist.
- die Verletzung eine komplette Durchtrennung oder einen segmentalen Verlust umfasst.
Dieses Vorgehen wird am häufigsten bei peripheren Nervenverletzungen angewendet, etwa an Armen, Händen, Beinen oder im Gesicht. Durch das Graft können regenerierende Axone die Lücke überbrücken und sich wieder mit Zielgeweben verbinden, was die funktionelle Erholung im Zeitverlauf unterstützt.
Wie funktioniert ein Nervengraft?
Ein Nervengraft wirkt als physische und biologische Brücke zwischen den Enden eines beschädigten Nervs. Es leitet das Wachstum der regenerierenden Axone vom proximalen (rückenmarksnahen) Ende des verletzten Nervs zum distalen (weiter entfernten) Ende, wo der Nerv zuvor mit Muskeln oder Sinnesorganen verbunden war.
So läuft der Prozess ab:
- Entnahme des Grafts
Bei Autografts entnehmen Chirurgen ein Stück Nervengewebe — häufig den Nervus suralis im Unterschenkel — vom Patienten. Bei Allografts wird Spendergewebe verwendet und so aufbereitet, dass Zellen entfernt werden, die eine Abstoßung auslösen könnten. - Überbrückung der Lücke
Das Graft wird zwischen die beiden Enden des verletzten Nervs genäht. Durchmesser und Orientierung müssen passen, um eine korrekte Regeneration zu ermöglichen. - Axonregeneration
Axone vom gesunden Nervenende wachsen in das Graft ein. Dessen innere Struktur (endoneurale Tubuli und extrazelluläre Matrix) hilft, sie auf dem richtigen Weg zu führen. - Reinnervation
Erreichen die Axone das distale Nervenende, wachsen sie weiter auf ihr ursprüngliches Ziel zu — z. B. einen Muskel oder einen Hautrezeptor. Gelingt dies, kann die Nervenfunktion wieder einsetzen.
Wichtige Hinweise:
- Zeit ist kritisch: Verzögerte Reparaturen verringern die Chance auf eine sinnvolle Erholung.
- Distanz zählt: Je länger die Lücke, desto anspruchsvoller die Regeneration.
- Das Ergebnis hängt ab von: Alter, Gesundheitszustand, Ort der Verletzung und Nervenart (motorisch oder sensorisch).
Nervengrafts stellen die Funktion nicht sofort wieder her. Nervenfasern wachsen durchschnittlich 1–3 mm pro Tag, daher kann die Genesung je nach Verletzungsort Monate bis Jahre dauern.
Wie stellt ein Nervengraft die Kontinuität peripherer Nerven wieder her?
Das Nervengraft stellt die Kontinuität eines peripheren Nervs wieder her, indem die Lücke zwischen durchtrennten Enden überbrückt wird. Es leitet die regenerierenden Axone vom gesunden Nerven zur Zielstruktur und ermöglicht die Wiederverbindung. So kann je nach betroffenen Nerven die sensorische oder motorische Funktion schrittweise zurückkehren.
Wer kommt für ein Nervengraft in Frage?
Ein Nervengraft kommt in Betracht, wenn eine periphere Nervenverletzung aufgrund einer Lücke zwischen den Enden nicht direkt vernäht werden kann. In solchen Fällen bietet das Graft ein Gerüst für die Axonregeneration. Die Eignung hängt von mehreren klinischen Faktoren ab:
Typische Kandidaten sind:
- Patienten mit kompletter Nervendurchtrennung, bei der eine spannungsfreie Reparatur nicht möglich ist.
- Personen mit segmentalem Nervenverlust durch Trauma, Tumorresektion oder chirurgische Verletzung.
- Patienten mit Neuromen (schmerzhaften Narben am Nerv), die eine Exzision und Rekonstruktion erfordern.
- Fälle von Plexus-brachialis-Verletzungen, insbesondere wenn eine direkte Nerventransfer-OP nicht möglich ist.
- Fazialisparesen, häufig im Rahmen rekonstruktiver oder onkologischer Eingriffe.
Faktoren, die die Eignung beeinflussen:
- Zeit seit der Verletzung: Frühe Eingriffe verbessern die Ergebnisse. Chronische Verletzungen können zu irreversibler Muskelatrophie führen.
- Allgemeiner Gesundheitszustand: Patienten müssen für Mikrochirurgie und Heilung geeignet sein.
- Nerventyp und -funktion: Bei sensorischen oder gemischten Nerven ist das Graft über längere Distanzen erfolgreicher als bei rein motorischen.
- Lückenlänge: Größere Defekte können Allografts oder alternativ Nerventransfers erfordern.
Patienten mit Nervenschäden durch penetrierende Traumata, chirurgische Resektionen oder bestimmte Kompressionsverletzungen können von einem Nervengraft profitieren, wenn Anatomie und Zeitpunkt günstig sind. In Grenzfällen helfen moderne Bildgebung und intraoperative Nervenstimulation bei der Wahl des besten Vorgehens.
Welche Arten von Nervengrafts gibt es?
Zur Reparatur peripherer Nervenverletzungen stehen verschiedene Grafttypen zur Verfügung. Die Wahl hängt von der Größe der Lücke, der Art des verletzten Nervs und patientenspezifischen Faktoren ab. Jeder Typ hat eigene Vor- und Nachteile hinsichtlich Verfügbarkeit, Operationsaufwand und Ergebnissen.
1. Autograft (autologes Nervengraft)
Dies ist der am häufigsten verwendete Typ. Chirurgen entnehmen ein Stück körpereigenen Nervs — typischerweise Nervus suralis, Nervus cutaneus antebrachii medialis oder Nervus auricularis magnus.
- Vorteile: Kein Risiko einer Immunabstoßung; natürliche Struktur unterstützt das Axonwachstum.
- Einschränkungen: Zweite Operationsstelle erforderlich; führt zu dauerhaftem Sensibilitätsverlust im Spendergebiet.
2. Allograft (Spendernerven-Graft)
Allografts nutzen aufbereitetes menschliches Spendernervengewebe, z. B. das Avance® Nerve Graft. Diese Grafts werden de-zellularisiert, um die Immunreaktion zu minimieren.
- Vorteile: Keine Spenderstellen-Morbidität; in verschiedenen Längen und Durchmessern verfügbar.
- Einschränkungen: Höhere Kosten; möglicherweise geringere Wirksamkeit bei langen oder komplexen Defekten.
3. Synthetische Nervenleitschienen (bioengineerte Tuben)
Dies sind künstliche Röhren aus Materialien wie Kollagen oder Polyglycolsäure, die die Nervenregeneration über kurze Lücken führen.
- Vorteile: Kein Spendergewebe nötig; weniger invasiv.
- Einschränkungen: Am besten für kleine Lücken (<3 cm); begrenzter Erfolg bei motorischen Nerven.
4. Vaskularisierte Nervengrafts
Hierbei wird Nervengewebe mit erhaltener Blutversorgung eingesetzt, z. B. bei komplexen Rekonstruktionen oder vernarbten OP-Gebieten.
- Vorteile: Verbesserte Heilung in kompromittierten Gewebebetten.
- Einschränkungen: Technisch anspruchsvoll; nur für spezialisierte Fälle.
- 5. Leitschienen mit Wachstumsfaktoren oder Stammzellen (experimentell)
Einige fortgeschrittene Grafts integrieren biologische Wirkstoffe, um eine schnellere oder vollständigere Regeneration zu fördern.
Die Wahl des Grafts richtet sich nach Lückenlänge, Nervenfunktion (sensorisch vs. motorisch), Operationszeitpunkt und dem Ziel, Morbidität an der Spenderstelle zu minimieren.
Was ist ein Avance-Nervengraft und wann wird es eingesetzt?
Ein Avance-Nervengraft ist ein aufbereitetes menschliches Nerven-Allograft zur Reparatur peripherer Nervenverletzungen. Es ist de-zellularisiert, um die Immunreaktion zu reduzieren, bei Erhalt der inneren Struktur. Es wird für kurze bis mittlere Lücken verwendet, wenn Autografts nicht möglich sind oder um Spenderstellenkomplikationen zu vermeiden. Häufige Anwendungen sind Hand- und Gesichtschirurgie.
Wie wird ein Nervengraft durchgeführt?
Das Nervengraft ist ein mikrochirurgisches Verfahren, bei dem eine Lücke zwischen zwei Enden eines geschädigten peripheren Nervs mit einem Nervensegment überbrückt wird. Ziel ist es, das Axonwachstum über die Lücke zu leiten und die Funktion wiederherzustellen. Der Eingriff erfolgt in der Regel in Vollnarkose durch plastische, orthopädische oder neurochirurgische Spezialisten für periphere Nervenrekonstruktion.
Schritt-für-Schritt-Überblick:
- Chirurgische Freilegung des verletzten Nervs
Der Nerv wird über einen Schnitt dargestellt. Proximale und distale Enden werden sorgfältig beurteilt. - Débridement der Nervenenden
Beschädigtes oder vernarbtes Gewebe wird bis auf gesunde Faszikeln zurückgeschnitten. So wird die Verbindung mit vitalem Nervengewebe sichergestellt. - Auswahl und Vorbereitung des Grafts
- Autograft: Ein sensibler Nerv (z. B. Nervus suralis) wird am Bein oder Arm des Patienten entnommen.
- Allograft: Ein voraufbereitetes Spendergraft wird nach Größe und Länge ausgewählt.
- Das Graft wird so zugeschnitten, dass es die Lücke spannungsfrei überbrückt.
- Mikrochirurgische Koaptation
Unter dem Operationsmikroskop wird das Graft mit extrem feinen, nicht resorbierbaren Nähten an beide Nervenenden angenäht. Fibrinkleber kann zur Stabilisierung verwendet werden. - Ausrichtung und Orientierung
Eine exakte Faszikelausrichtung ist entscheidend. Wenn möglich, werden motorische und sensorische Bahnen aufeinander abgestimmt. - Verschluss und Verband
Der Schnitt wird schichtweise verschlossen. Eine Schiene oder ein Verband immobilisiert die Extremität und schützt das Graft.
Operative Überlegungen:
- Spannungsfreie Rekonstruktion ist entscheidend für den Erfolg.
- Durchmesser und Länge des Grafts müssen dem Defekt genau entsprechen.
- Intraoperative Nervenstimulation kann zur Beurteilung der Vitalität eingesetzt werden.
Die Nachbehandlung fokussiert auf Schutz der Rekonstruktion, Erhalt der Gelenkbeweglichkeit und einen überwachten Rehabilitationsplan. Der Erfolg hängt u. a. von der Regenerationsdistanz, dem Alter des Patienten und dem Zeitpunkt der Reparatur ab.
Worin unterscheiden sich Nervengraft und Nerventransfer?
Beim Nervengraft wird eine Lücke mit einem Graft überbrückt, das das Axonwachstum über die Verletzungszone leitet. Der Nerventransfer verlegt einen benachbarten gesunden Nerv, um einen Zielmuskel oder ein Areal neu zu versorgen. Transfers wirken oft schneller und werden genutzt, wenn Grafts wegen langer Lücken oder verzögerter Behandlung nicht sinnvoll sind.
Wie lange dauert die Genesung nach einem Nervengraft?
Die Erholung verläuft schrittweise und hängt von der Regenerationsdistanz, dem Ort der Verletzung und dem Allgemeinzustand ab. Eine vollständige Wiederherstellung kann mehrere Monate bis über ein Jahr dauern.
Wichtige Zeitspannen der Erholung:
- Unmittelbare Phase (0–2 Wochen): Wundheilung und Komplikationsprophylaxe stehen im Vordergrund. Die betroffene Extremität wird häufig ruhiggestellt.
- Frühe Regenerationsphase (2–12 Wochen): Die Nervenregeneration beginnt. Axone wachsen vom proximalen Ende mit etwa 1–3 mm pro Tag, abhängig von Alter und Gesundheit.
- Funktionelle Erholungsphase (3–12 Monate oder länger): Erreichen die Axone den distalen Nerv und Zielmuskeln bzw. -rezeptoren, kehren Funktionen zurück. Motorische Erholung hinkt oft hinter der sensiblen her.
Faktoren, die die Erholungszeit beeinflussen:
- Verletzungshöhe: Proximale (rückenmarksnähere) Läsionen benötigen länger als distale.
- Nerventyp: Sensible Nerven erholen sich häufig schneller als motorische.
- Graftlänge: Längere Grafts bedeuten längere Wege für die Axone.
- Patientenfaktoren: Alter, Stoffwechselgesundheit, Rauchstatus und Reha-Adhärenz beeinflussen Tempo und Qualität.
Selbst unter optimalen Bedingungen erlangen nicht alle Patienten volle Kraft oder Sensibilität zurück. Eine frühe Operation kombiniert mit strukturierter Rehabilitation erhöht jedoch die Chance auf eine funktionelle Erholung.
Welche Therapien und Nachsorge unterstützen die Genesung nach einer Nerven-OP?
Die Erholung umfasst Physio- und Ergotherapie sowie regelmäßige Kontrollen. Ziele sind Erhalt der Gelenkbeweglichkeit, Vermeidung von Muskelatrophie und das (Wieder-)Erlernen motorischer und sensibler Funktionen. Auch Elektrostimulation, Schienenversorgung und Sensorik-Reeducation können eingesetzt werden. Regelmäßiges Monitoring verfolgt die Nervenregeneration und passt die Behandlung an.
Häufig gestellte Fragen
Was bewirkt ein Nervengraft?
Ein Nervengraft bildet eine Brücke zwischen den Enden eines geschädigten Nervs. Es leitet die regenerierenden Axone über die Verletzungsstelle und unterstützt so die Wiederverbindung mit Muskeln oder Haut. Dadurch können je nach Funktion des reparierten Nervs Bewegung oder Sensibilität zurückkehren.
Wie lange dauert die Erholung nach einem Nervengraft?
Die Erholung dauert in der Regel 6 bis 12 Monate, abhängig von Ort und Länge der Verletzung. Nerven regenerieren etwa 1 mm pro Tag; größere Distanzen benötigen mehr Zeit. Eine vollständige Erholung kann über ein Jahr dauern, besonders bei motorischen Nerven oder proximalen Läsionen.
Wie hoch ist die Erfolgsrate des Nervengrafts?
Die Erfolgsraten variieren je nach Verletzungstyp, Lokalisation und Timing. Sensorische Nervengrafts erreichen etwa 70–90 %, motorische Erholung liegt oft bei 50–70 %. In einer Studie mit 385 Nervenrekonstruktionen, darunter sensorische, gemischte und motorische Nerven, erzielten rund 82 % eine sinnvolle funktionelle Erholung.
Frühe Operation, kurze Graftlänge und passende Rehabilitation verbessern die Ergebnisse. Eine vollständige Funktionsrückkehr ist jedoch nicht in allen Fällen garantiert.
Was ist ein Cross-Face-Nervengraft?
Ein Cross-Face-Nervengraft ist eine Technik der Fazialisrekonstruktion. Dabei wird meist der Nervus suralis als Graft entnommen und von der gesunden Gesichtsnervseite zur gelähmten Seite verbunden. So gelangen motorische Axone über das Gesicht zur betroffenen Seite und ermöglichen die Reanimation der Gesichtsmuskulatur.
Welche Spenderstellen für Nervengrafts gibt es?
Häufige Spendernerven sind der Nervus suralis (Unterschenkel), der Nervus cutaneus antebrachii medialis (Unterarm) und der Nervus auricularis magnus (Hals). Diese Nerven sind in der Regel sensibel, sodass die Entnahme nur zu geringen funktionellen Einbußen führt. Die Auswahl richtet sich nach benötigter Länge, Zugänglichkeit und Minimierung der Morbidität.